
Proteza Totală de Şold
Artroplastia totală de şold este una dintre cele mai de succes operaţii pe care chirurgii ortopezi le efectuează. Protezarea şoldului este o intervenţie chirurgicală electivă, ceea ce înseamnă că pacienţii decid dacă şi când să aibe loc procedura. Ca medic, nu spun pacienţilor că trebuie neapărat să se opereze, dar de foarte multe ori intervenţia chirurgicală este singura care poate duce la dispariţia durerii.
Filozofia mea este aceea de a furniza pacienţilor mei informaţiile de care au nevoie pentru a putea lua o decizie cu privire la durerea de şold şi la starea lor de sănătate. Astfel pot să aleagă în cunoştinţă de cauză tratamentul dorit pentru durerea de şold.
Articulaţia şoldului este de tip minge-cavitate. Mingea este reprezentată de capul femural şi cavitatea de acetabul. Protezarea şoldului implică îndepărtarea capului femural şi înlocuirea acestuia cu o bilă metalică sau de ceramică. Cartilajul articular de la nivelul acetabulului este îndepărtat cu un instrumentar specific şi este înlocuit de o componentă metalică hemisferică acoperită de un plastic special (polietilenă) sau ceramică. Astfel se formează o nouă articulaţie de şold care permite de cele mai multe ori o mobilitate şi o libertate de mişcare mai mare. Componentele care formează proteza de şold pot fi sau nu ataşate la os cu ajutorul unui ciment medical. De obicei incizia pe care o fac are o lungime de circa 12-15cm.
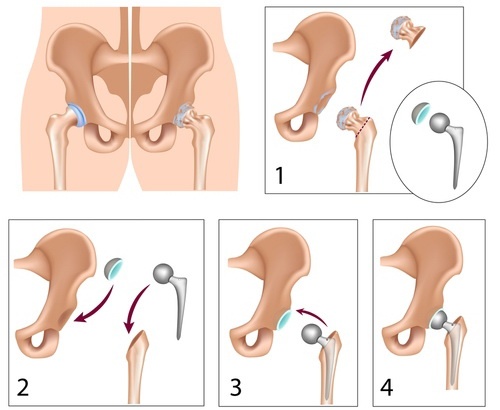
Scopul acestui articol este de a educa pacienţii cu privire la aspectele majore ale intervenţiei chirurgicale de protezare a şoldului. Multe studii au arătat că un pacient informat are mai puţine surprize şi mai multe satisfacţii cu privire la procedura chirurgicală. Deşi următoarele informaţii oferă o imagine de ansamblu a ceea ce eu consider că este important pentru artroplastia totală de şold, nu substituie consultaţia unde vă pot răspunde la toate întrebările pe care le aveţi. Dacă doriţi mai multe informaţii, programaţi o consultaţie.
citeşte şi PROTEZAREA MINIM INVAZIVĂ A ŞOLDULUI
Evaluarea Stării de Sănătate
- Înainte de protezarea şoldului Dr. Apostolescu Robert vă va cere să efectuaţi câteva analize şi eventual consulturi de specialitate pentru o evaluare cât mai exactă a stării dumneavoastră de sănătate
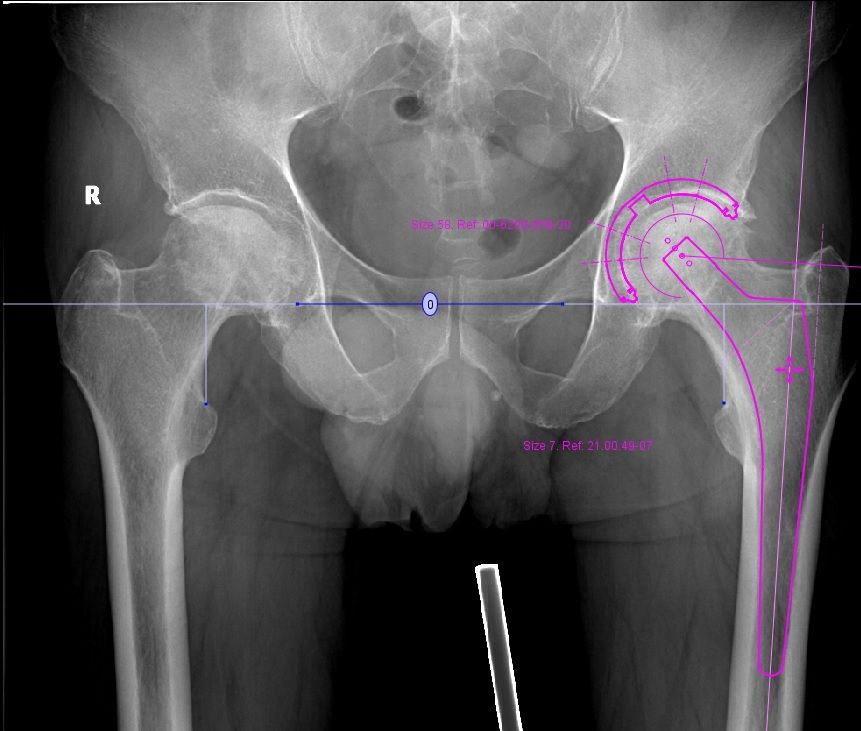
- De asemenea, veţi efectua o radiografie de bazin care este necesară pentru evaluarea stadiului artrozei şi pe care o voi folosi în vederea planificării intervenţiei chirurgicale, această planificare fiind esenţială pentru succesul operaţiei de protezare a şoldului.
Donarea de Sânge
- Cu câteva săptămâni înainte de operaţie, pacienţii pot dona sângele propriu la centrul de donare de la Spitalul Clinic de Urgenţă Bucureşti (Floreasca) cu intenţia de a putea primi transfuzie cu sângele lor, în caz de necesitate.
- Dacă donaţi sânge înainte de intervenţia chirurgicală, vă rog să mă anunţaţi înainte de operaţie, pentru a-l putea folosi pentru dumneavoastră
- Probabilitatea de a avea nevoie de o transfuzie sangvină este mai mare la pacienţii cu probleme serioase de sănătate
- De asemenea, la pacienţii care suferă de anemie, probabilitatea de a primi sânge postoperator este mai mare. Aceştia trebuie să fie trataţi pentru anemie înainte de intervenţia chirurgicală de protezare.
Medicaţie
- Atunci când este posibil, opriţi Aspirina (Aspenter) cu 5 zile înainte de operaţie
- Anunţaţi-mă atunci când luaţi medicamente anticoagulante de tipul Plavix sau Sintrom, pentru că acestea trebuie oprite înainte de intervenţia chirurgicală de protezare
- Nu uitaţi să aduceţi la spital o listă a medicamentelor pe care le luaţi atunci când veţi avea consultul preanestezic.
La Internare
- Veţi avea nevoie de buletin, cardul de sănătate şi biletul de trimitere
- Nu uitaţi să luaţi cu dumneavoastră la spital o listă cu medicamentele pe care le luaţi şi substanţele la care sunteţi alergic
Ziua Operaţiei
- Pacienţii sunt rugaţi să nu mănânce şi să nu bea nimic cu 8 ore înainte de operaţie, care de obicei înseamnă „nimic după miezul nopţii”
- Întrebaţi medicul anestezist dacă, şi ce medicamente puteţi lua în dimineaţa operaţiei (cu foarte puţină apă)
- Veţi avea o anestezie rahidiană (vă amorţeşte de la brâu în jos) sau generală. Aceasta va fi bine stabilită în consultul preanestezic cu ajutorul medicului anestezist
- După operaţie, voi discuta cu familia dumneavoastră şi le voi explica cum a decurs operaţia şi care este starea dumneavoastră
- De obicei, prima zi după operaţie, veţi sta într-un salon special postoperator pentru a vă putea reveni după anestezie. Următoarea zi veţi fi mutat pe secţie. Există însă o variabilitate în funcţie de cum vă reveniţi după anestezie şi operaţie.
Spitalizarea Postoperatorie
- Medicaţia antialgică este personalizată, adaptată fiecărui pacient în parte
- Veţi primi tratament antibiotic intravenos pentru 24 ore postoperator
- Veţi avea nevoie de medicamente anticoagulante pentru circa 30 zile postoperator
- Veţi fi încurajat să mergeţi încă de a doua zi postoperator
- Un medic kinetoterapeut va lucra cu dumneavoastră zilnic şi vă va învăţa cum să mergeţi în siguranţă şi ce mişcări sunt permise să faceţi
- Îmi văd pacienţii cel puţin o dată pe zi, de cele mai multe ori de două ori pe zi. De asemenea încerc să îmi văd pacienţii şi peste weekend, dar ocazional vizita de peste weekend este asigurată de unul din colaboratorii mei
- Spitalizarea în general durează 3-5 zile
La Externare
- Voi discuta cu pacientul şi familia şi le voi explica ce au de făcut acasă
- Veţi primi o reţetă cu medicaţia antialgică pe care o veţi lua numai la nevoie
- De asemenea vă voi prescrie şi un anticoagulant injectabil pe care trebuie să îl faceţi până la 30-35 zile postoperator
- Pacienţii vor fi revăzuţi postoperator la 14 zile, 45 zile, 3 luni, 6 luni, 1 an şi apoi anual
Posibile Complicaţii ale Operaţiei de Protezare a Şoldului
- Tromboza venoasă profundă şi trombembolismul pulmonar: Formarea cheagurilor de sânge în venele de la nivelul gambelor e posibilă după orice intervenţie chirurgicală pe membrele inferioare. Apariţia trombozei venoase dă dureri şi mărirea de volum a gambei. Această formare a cheagurilor de sânge poate fi mult diminuată cu ajutorul medicaţiei anticoagulante, purtarea de ciorapi medicinali şi mobilizarea precoce. Principalul pericol al apariţiei cheagurilor de sânge la nivelul membrelor inferioare este acela că pot migra şi se pot localiza la nivelul plămânilor, fenomen ce poartă numele de embolie pulmonară. Aceasta poate duce la dificultate în respiraţie, durere în piept sau chiar moarte. Dacă aveţi dureri inexplicabile de picioare şi umflături ale gambei, înştiinţaţi-l pe Dr. Apostolescu, pentru că vă poate recomanda să faceţi o ecografie doppler. Dacă simţiţi dureri în piept sau dificultăţi la respiraţie, apelaţi serviciul de urgenţă 112 cât mai repede posibil.
- Infecţia: Înainte şi după operaţie vă vor fi administrate antibiotice pentru a reduce riscul infecţiei. Cu toate acestea există un mic risc de a apare o infecţie imediat după operaţie sau la câţiva ani după intervenţia chirurgicală. Acest risc este mai crescut la persoanele obeze, care au multe boli asociate sau la cele care suferă de diabet zaharat. Infecţia apărută după protezarea şoldului este tratată de obicei cu o altă intervenţie chirurgicală pentru a îndepărta ţesutul infectat şi eventual proteza. În cazul în care se îndepărtează şi proteza, câteva luni mai târziu, după dispariţia infecţiei se va pune o proteză de revizie la nivelul şoldului. Deşi rar pacienţii dezvoltă complicaţii care să le ameninţe viaţa, infecţia este totuşi o complicaţie devastatoare.
- Inegalitatea membrelor inferioare: De obicei, după operaţie, lungimea picioarelor dumneavoastră va fi egală. Rar, e posibil să existe o diferenţă mică de până la maxim un centimetru. Dacă inegalitatea de membre inferioare vă deranjează, puteţi purta un înălţător în pantof pentru a compensa diferenţa.
- Şchiopătatul: Şchiopătatul, pe care cei mai mulţi pacienţi îl au înainte de operaţie, de obicei persistă şi postoperator până când musculatura şoldului se tonifică (întăreşte). Există şi situaţii în care şchiopătatul nu dispare sau poate apare un alt tip de şchiopătat. Cu toate acestea, cei mai mulţi pacienţi spun că mersul lor este foarte mult îmbunătăţit după intervenţia chirurgicală de protezare.
- Luxaţia: În cazuri rare, noul şold se poate luxa (mingea iese din cavitatea hemisferică), lucru care de obicei dă durere. Riscul de luxaţie poate fi redus cu o poziţionare cât mai corectă a componentelor protezei de şold şi prin folosirea unor capete femurale cât mai mari. În cazul în care suferiţi o luxaţie a protezei de şold, medicul ortoped va manipula piciorul dumneavoastră sub anestezie pentru a reduce luxaţia. Ocazional, în cazul în care noul dumneavoastră şold este instabil şi se luxează repetat, veţi avea nevoie de o nouă intervenţie chirurgicală cu revizia componentelor protezei.
- Leziuni nervoase: Deşi extrem de rar, se poate întâmpla că nervii care trec prin apropierea şoldului să fie lezaţi. Aceste leziuni se pot recupera de la sine sau nu. În cazul în care funcţia nervilor nu se recuperează, e posibil să aveţi nevoie la mers de o orteză pentru gleznă.
- Sângerări: Foarte rar, vasele din jurul şoldului pot fi lezate odată cu operaţia, astfel apărând sângerări mai mari în timpul sau după intervenţia chirurgicală. În aceste situaţii, e posibil să aveţi nevoie de o altă intervenţie chirurgicală pentru corectarea problemei apărute.
- Fracturi: Femurul sau pelvisul se pot fractura în timpul intervenţiei chirurgicale sau la ani distanţă după aceasta. În ultimul caz, e nevoie de o nouă intervenţie chirurgicală de fixare a fracturii.
- Degradarea protezei: Foarte rar, osul nu va creşte în componentele implantate şi astfel proteza nu se poate integra. Componentele se vor desprinde de os şi se vor mişca. Această mişcare a componentelor va genera durere şi e nevoie de o intervenţie chirurgicală de revizie pentru rezolvarea problemei.
- Decesul: Deşi extrem de rar, există pacienţi care au decedat în urma artroplastiei totală de şold. Aceasta s-a întâmplat, în principal din cauza unor afecţiuni asociate grave care s-au acutizat după intervenţia chirurgicală. Decesul se poate produce şi datorită unei embolii pulmonare, aşa cum a fost specificat mai sus.
- Alte complicaţii: Această listă acoperă cele mai frecvent întâlnite complicaţii. Pentru că fiecare pacient este unic, şi complicaţiile care pot apare sunt numeroase. Deşi numeroase complicaţii au fost raportate în literatura de specialitate, cele mai multe sunt minore şi rare.





